慢性腎臟疾病(CKD)是一種常見的疾病,對患者的生活和健康產生了顯著的影響。許多患者關心他們的飲食和生活方式對腎臟的影響,尤其是對於飲料的選擇。本篇文章旨在回答一些常見問題,例如CKD患者是否能夠喝咖啡,以及患有第三期腎病的人應該喝什麼飲料。同時,我們還將探討其他與CKD相關的議題,如CKD的階段、症狀和原因,以及如何預防和診斷CKD等。
CKD患者可以喝咖啡嗎? 患有第三期腎病的人可以喝什麼?
慢性腎病(Chronic Kidney Disease, CKD)患者在飲食上需要格外小心,以避免進一步損害腎功能或造成不必要的身體負擔。咖啡中含有咖啡因,這是一種可能影響腎功能的成分,尤其當攝取過量時。
對於第三期CKD(即中度腎功能損害)的患者,飲用適量的咖啡通常是可以接受的,但應該遵循醫生或營養師的具體建議。這裡有幾點需要考慮:
- 1. 咖啡因攝取量:建議不要超過每天200-300毫克的咖啡因攝取量。一杯(約240毫升)常規咖啡大約含有95毫克咖啡因。不過要注意,這個含量可能因品牌和製作方式而有所不同。
- 2. 咖啡因的其他來源:除了咖啡以外,茶、可樂、能量飲料和某些藥物也含有咖啡因,患者在考慮咖啡攝入量時,也應考量這些來源。
- 3. 液體限制:腎功能衰竭的患者可能需要限制日常液體的攝取量,因此在計算當天應攝入液體的總量時,咖啡的份量也需要考慮在內。
- 4. 高血壓和骨質疏鬆的風險:咖啡因可能會導致血壓暫時升高,並且與骨質密度減少有關。對於患有高血壓或骨質疏鬆症的CKD患者,可能需要進一步限制咖啡攝入。
- 5. 鉀含量:部分慢性腎病患者可能需要限制鉀的攝入量,而咖啡是鉀的來源之一。每杯咖啡含有大約116毫克鉀。若腎功能較差可能需要限制鉀攝入。
- 6. 添加物:許多人在咖啡中加入糖、奶精或調味劑,這些添加物可能含有高糖、高鉀或高磷,應避免或限制這些添加物的使用。
瞭解這些因素後,第三期CKD的患者可據此決定是否以及多少量的咖啡是適合自己的。最重要的是和醫療專業人員討論你的個人狀況和任何飲食限制。針對此,醫師或營養師可能根據患者的實際腎功能狀況、電解質水平(如鉀和磷)、血壓控制情況等提供個性化的建議。
除了咖啡,第三期腎病患者也可以考慮飲用:
- – 清水,但要注意總液體攝入量。
- – 無糖或低糖茶,盡量避免攝入過量的糖分。
- – 蘋果汁和蔓越莓汁等低鉀果汁(但需注意糖分含量)。
- – 檸檬水,若沒有添加過多糖份,也是選項之一。
總之,每位慢性腎病患者的情況都是獨特的,所有飲食建議都應以個別患者的具體需要和醫療建議為基礎。在做出飲食改變之前,請務必諮詢相關醫療專家。
哪些飲料對腎臟不好? 咖啡對腎臟有什麼影響嗎?
對於腎臟健康而言,某些飲料可能會產生負面影響,尤其當消費過量或在患有腎臟疾病時。以下是對腎臟健康較不利的一些飲料:
- 1. 高糖飲料:包含大量糖分的飲料如甜汽水、果汁飲料、能量飲料可導致身體產生高血糖,長期而言可能會對腎臟造成損害。這是因為高血糖會增加腎臟負荷,長久下來可能導致腎絲球的損傷。
- 2. 含酒精飲料:酒精是一種利尿劑,可以增加尿液產量,從而導致脫水,長期過量飲酒則可能傷害腎臟細胞,導致腎臟疾病。
- 3. 含咖啡因飲料:咖啡、茶、某些軟飲料和能量飲料含有咖啡因,咖啡因具有短暫提高血壓及利尿作用,可能會增加腎臟的工作負荷。然而,對於健康成人而言,適量地飲用咖啡(通常是每天3-4杯量級)在大多數情況下被認為是安全的,並不會對腎功造成顯著的影響。
咖啡對腎臟的影響:
咖啡是世界上最受歡迎的飲料之一,主要含有咖啡因這一刺激性物質。咖啡對腎臟的影響取決於多個因素,如飲用量、個人耐受性以及是否有既存的腎臟病。
- 1. 咖啡因和血壓:咖啡會暫時提高血壓,對於腎臟功能不佳或高血壓患者而言,可能需要監測咖啡的攝取量。
- 2. 利尿作用:咖啡因具有利尿作用,可能會導致水分流失,脫水狀態若持續,對腎臟而言可能不是很好,尤其在腎功能已經受到影響的情況下。
- 3. 鈣質流失:有研究顯示,過量飲用咖啡(超過4杯/天)可增加尿中鈣質的流失,這可能會對骨質產生影響,間接影響腎臟健康。
- 4. 慢性腎病患者:咖啡因攝入對於慢性腎病(Chronic Kidney Disease, CKD)患者的影響尚未完全明瞭,一些研究建議CKD患者應限制咖啡因攝入,因為可能會加重已有的腎損傷。
然而,一些流行病學研究也顯示適量飲用咖啡與減少腎結石風險以及某些類型的腎臟病風險有關。需要注意的是,這些研究通常是觀察性的,不能證明因果關係。
最後,對於擔心或已知有腎臟問題的個人來說,最重要的是與醫療專業人員討論並制定適合自己的飲食與生活方式計畫。這樣一來,不僅能夠確保咖啡的適量攝取,同時也能夠整體評估和管理其他可能影響腎臟健康的因素。
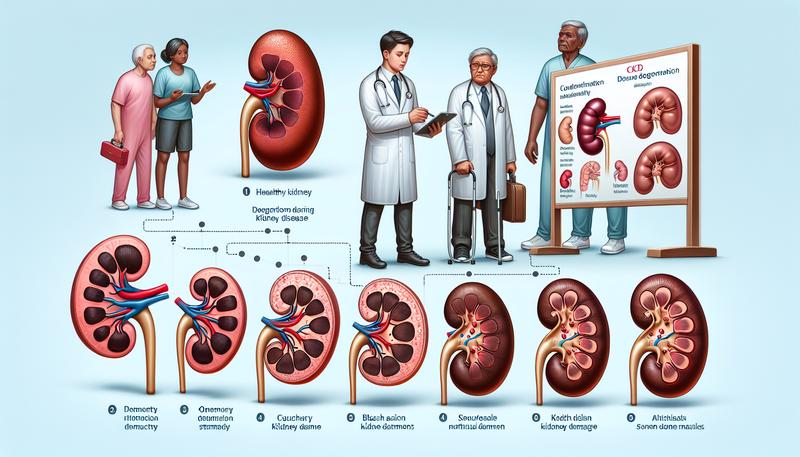
CKD有幾個階段?
慢性腎病(Chronic Kidney Disease, CKD)按照病情的嚴重程度分為五個階段。這種分期是根據腎功能,具體而言是指患者的腎小球過濾率(Glomerular Filtration Rate, GFR),這是評估腎功能的一個指標。以下是各個階段的GFR範圍和描述:
1. CKD 第1階段(GFR >= 90 mL/min/1.73 m²)
第1階段的腎功能是正常或偏高,但存在著其他的腎臟損害跡象,比如蛋白尿(尿液中有過量的蛋白質)、血尿、或者腎臟的結構異常等。病人可能沒有明顯的症狀。
2. CKD 第2階段(GFR = 60-89 mL/min/1.73 m²)
第2階段患者的腎功能輕度下降,同時伴有腎損傷的跡象或腎功能持續下降的證據。這一階段的病人仍然可能沒有明顯症狀。
3. CKD 第3階段(GFR = 30-59 mL/min/1.73 m²)
這是中度腎功能受損的階段,常常分成3a(GFR = 45-59 mL/min/1.73 m²)和3b(GFR = 30-44 mL/min/1.73 m²)兩個亞階段。第3階段的患者可能開始經歷相關症狀,比如疲勞、水腫、背痛或其他代謝變化。
4. CKD 第4階段(GFR = 15-29 mL/min/1.73 m²)
這是腎功能嚴重受損的階段,患者將體驗到更多與腎損傷相關的健康問題,例如貧血、高血壓、骨骼疾病等,並需要開始討論替代性腎臟療法(如透析或腎臟移植)的選擇。
5. CKD 第5階段(GFR <15 mL/min/1.73 m²)
這是腎功能衰竭或終末期腎病(End-Stage Renal Disease, ESRD)階段,腎臟無法再滿足身體基本需求,必須進行透析或腎臟移植以維持生命。
在各階段中,準確測量GFR是關鍵,這通常通過估算(例如使用CKD-EPI或Modification of Diet in Renal Disease [MDRD]方程式)來測定。患有慢性腎病的患者需要接受定期的監測和治療,以防止病情進展,並減少心血管等相關健康風險。
管理CKD的關鍵措施包括控制血壓、糖尿病管理(如果適用)、低蛋白飲食、避免對腎臟有毒的藥物和物質,並使用針對特定患者的藥物治療(比如降血壓藥物、利尿劑、骨代謝藥物等)。
建議所有CKD患者在專業醫療人員的指導下進行治療和管理。
CKD的症狀和原因是什麼?
慢性腎病(CKD, Chronic Kidney Disease)是指腎臟功能逐步下降、不能恢復的疾病,通常分為五個階段,根據腎功能的惡化程度,即腎小球濾過率(GFR)的降低來進行分期。
CKD的主要症狀:
CKD初期可能完全沒有症狀,或症狀非常輕微,不易被察覺。隨著腎功能進一步下降,可能會出現以下症狀:
- 1. 疲勞和精力下降
- 2. 食欲不振
- 3. 性能力下降
- 4. 肌肉抽搐或夜間抽筋
- 5. 浮腫,特別是在腳踝、腳和手部
- 6. 尿量改變,可能增多或減少
- 7. 高血壓(由於腎臟參與調節血壓)
- 8. 難以專注和記憶力下降
- 9. 暗色或發泡的尿(尿中含有蛋白)
- 10. 血尿或尿液異常的顏色
- 11. 過夜需要起床排尿(夜尿)
CKD的晚期症狀(通常是第四或第五階段)可能包括:
- – 嘔吐和噁心
- – 呼吸困難
- – 血液中尿素增高導致的尿毒症症狀,如金屬味和口臭(細魚味)
- – 高鉀血症,可能引發心律失常
- – 皮膚瘙癢或色素沉著
- – 低鈣和高磷血症,可能導致骨質脆弱和脫鈣
- – 貧血,由於腎臟產生紅細胞生成素(EPO)的能力下降
CKD的主要原因:
- – 糖尿病:高血糖長期對腎臟的微血管造成傷害,是導致CKD最常見的原因。
- – 高血壓:長期未控制的高血壓對血管和腎臟的微血管造成損害,是第二常見原因。
- – 腎臟系統的急性或慢性疾病,如腎小球炎、多囊腎病等。
- – 濫用止痛藥:某些非固醇類抗炎藥(NSAID)使用不當可能對腎臟造成損害。
- – 尿路阻塞:由於結石、腫瘤或前列腺問題等原因引起的長期尿路阻塞。
- – 水腎症:即腎盂腎絲系統由於尿液反流或其他原因擴大,導致腎臟受損。
- – 某些有害物質的長期暴露,包括重金屬或有機溶劑。
- – 免疫系統疾病,如紅斑狼瘡(Systemic Lupus Erythematosus, SLE)。
- – 遺傳性腎病,如多囊腎病和Alport症候群。
風險因素:
- – 家族史:家族成員中有CKD,增加患病風險。
- – 年齡:隨著年齡的增長,腎功能可能逐步下降。
- – 種族:某些族群,如非裔美國人、美洲原住民或亞裔,患CKD的風險更高。
- – 吸菸:吸菸可以損害腎臟,增加CKD的風險。
- – 肥胖:過重對腎臟造成加重壓力。
- – 不良生活方式:例如飲食能量飲料過量、攝入過多鹽分或其他不適當飲食習慣。
預防與管理
CKD的管理通常包括控制原發病(如控制血糖和血壓)、改變生活方式(如戒菸、維持合理體重、進行規律運動和健康飲食)、遵守醫生建議的藥物治療計畫,以及定期檢查腎功能。進階階段可能需要進行透析或腎臟移植。
根據具體情況,醫生或許會開出ACE抑制劑或ARBs這類藥物來控制血壓、改善心血管健康以及減緩腎功能衰竭的速度。此外,可能需要限鈉、限蛋白、限磷和限鉀的飲食,以及補充EPO和活性維他命D來管理貧血和骨質問題。
如何預防慢性腎臟疾病? 有哪些風險因素需要關注?
預防慢性腎臟疾病(Chronic Kidney Disease, CKD)是一個綜合性過程,需要通過多種方式來減少風險並維護腎臟健康。慢性腎臟疾病是指腎臟損害和/或過濾功能(腎小球過濾率或GFR)低於正常水平長達3個月或以上的情況。以下是預防慢性腎臟疾病的策略,以及需要關注的風險因素。
預防策略:
- 1. 健康飲食: 攝入富含水果、蔬菜、全穀類的均衡飲食,限制鈉鹽(對高血壓患者尤其重要),並減少加工食品和高糖食品的攝入。
- 2. 保持適當體重: 透過健康飲食和規律運動維持正常體重指數(BMI)。過重和肥胖是慢性腎病的危險因素。
- 3. 規律運動: 增強心血管健康,有助於血壓和血糖控制。
- 4. 監測血壓: 高血壓是導致腎病的主要風險因素。維持血壓在130/80 mmHg以下是一個普遍推薦值,但具體目標要根據患者的具體情況而定。
- 5. 控制血糖: 糖尿病是CKD的另一主要原因。積極控制血糖可以降低或延緩腎損害。
- 6. 停止吸菸: 吸菸會損害血管,加快腎臟疾病的進展。
- 7. 限制非處方藥物的使用: 某些藥物,如非甾體性抗炎藥(NSAIDs)可能會損害腎臟。
- 8. 定期檢查腎功能: 對於有腎病風險的人群,定期檢查血液中的肌酐水平和尿液中蛋白的含量是十分必要的。
風險因素:
- 1. 糖尿病: 慢性高血糖會損害腎臟的細微血管。
- 2. 高血壓: 高血壓未經控制會對腎血管構成長時間的壓力。
- 3. 心血管疾病: 如冠心病或心力衰竭,這些病狀也和腎功能下降有關。
- 4. 肥胖: 過重會加大腎臟的負擔,對腎臟健康構成風險。
- 5. 家族史: 家族中有CKD或遺傳性腎病,如多囊腎病的歷史。
- 6. 吸菸: 吸菸不僅會對心血管造成損害,也會對腎臟功能造成負面影響。
- 7. 長期服用某些藥物: 長期使用某些藥物,如NSAIDs,可能會對腎臟產生不良影響。
- 8. 年齡: 隨著年齡增長,腎功能自然下降。
- 9. 種族: 某些族群,例如非裔美國人、亞裔、西班牙裔和土著人,腎病的發病率較高。
關注這些風險因素並實施上述預防策略將有助於降低患慢性腎臟疾病的風險。對於高風險群體,建議定期進行腎功能篩查,包括血液中肌酐的測試及尿液中的白蛋白(蛋白尿)的測試,有助於早期發現問題並採取相應措施。如有必要,應該在醫生的指導下制定個體化的預防和治療計劃。
如何醫學診斷CKD? 有哪些標準?
慢性腎病(Chronic Kidney Disease, 簡稱CKD)的醫學診斷是一個多步驟的過程,通常依賴於實驗室檢查結果、臨床症狀和病史評估。根據國際上普遍認可的指南,如美國腎臟病學會(National Kidney Foundation)的慢性腎病改善全球預後評估(Kidney Disease Improving Global Outcomes, KDIGO)指南,CKD的診斷涉及以下幾個標準:
1. 腎功能測定 – 血清肌酐值(Serum Creatinine)與估計腎小球過濾率(eGFR):
肌酐是肌肉活動的產物,通常在血液中維持穩定,並且由腎臟過濾出體外。隨著腎功能惡化,血清肌酐水平上升。eGFR是根據血清肌酐值、年齡和性別來估算的腎小球濾過率,屬於評估腎功能最常用的生物標記。
2. 腎損傷的證據 – 尿液異常:
尿液分析可以顯示是否存在尿蛋白,其持續的異常增加是腎損傷的一個重要跡象。白蛋白/肌酐比例(Urine Albumin-to-Creatinine Ratio, UACR)是一個常用且敏感的測試方法用於檢測微量的尿蛋白(微量白蛋白尿)。
3. 腎損傷的持續時間:
CKD的診斷還要求腎功能異常或尿液異常至少持續3個月,以排除急性腎損傷或一時性的腎功能變化。
4. 腎影像學檢查:
在某些情況下,如有懷疑原發性疾病(如泌尿系統結石,腎腫瘤等)或結構異常存在(如多囊腎),可能會進行腎臟的超聲波、CT掃描或MRI檢查等影像學檢查。
CKD分級:
在診斷CKD後,根據eGFR的不同水平來將腎病分為不同的階段,從1到5階段。
- – 第1階段:eGFR >= 90 mL/min/1.73 m² 與腎損傷的跡象
- – 第2階段:eGFR 60-89 mL/min/1.73 m² 與腎損傷的跡象
- – 第3階段:eGFR 30-59 mL/min/1.73 m²
- – 第4階段:eGFR 15-29 mL/min/1.73 m²
- – 第5階段:eGFR < 15 mL/min/1.73 m² 或正在接受透析治療
每一個階段都有相應的管理和治療指南,以減緩病情進展和處理併發症。
醫院或診所在診斷CKD時,需要結合相關檢查結果與患者的具體情況(如年齡、性別、種族、以往病史和其他健康問題),對患者進行全面評估。另外,撇除其他可能導致類似症狀的疾病也是確診CKD的一個重要步驟。
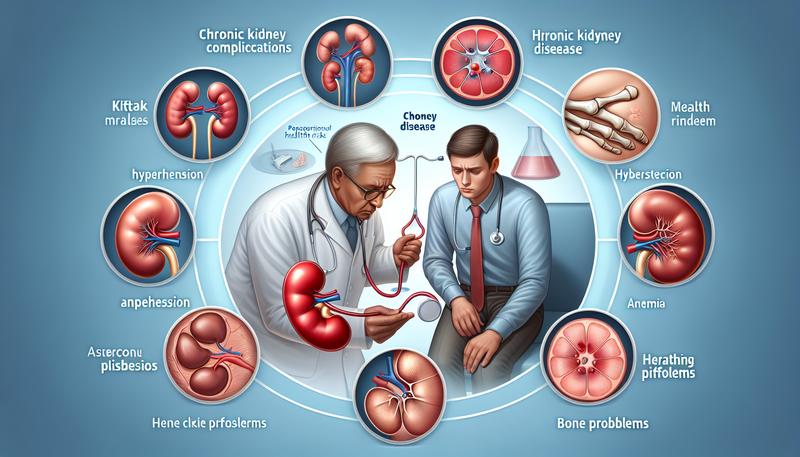
CKD患者可能面臨哪些並發症,如高血壓、貧血和骨骼問題?
慢性腎臟病(Chronic Kidney Disease, CKD)患者面臨多種潛在的並發症,這是因為腎臟功能的衰竭會導致身體多個系統的功能失調。以下是患者可能遇到的一些主要的並發症:
1. 高血壓(Hypertension):
腎臟負責調節體內的體液量以及分泌調節血壓的激素,如腎素。CKD進展會導致腎臟無法有效地移除多餘的體液,並可能對腎素-血管張力素系統的調節出現失調,這些都會引起高血壓。此外,高血壓本身也是導致腎功能進一步下降的因素,形成惡性循環。
2. 貧血(Anemia):
腎臟是紅細胞生成素(erythropoietin,EPO)的主要產地,該激素促進紅骨髓產生紅血球。隨著CKD的惡化,腎臟分泌EPO的能力降低,導致紅血球數量不足,形成貧血。這會引起疲勞、脆弱、心慌等症狀,有時需要輸血或給予促紅細胞生成劑治療。
3. 骨骼問題(Bone Disorders):
腎臟在維持鈣和磷的平衡中扮演著關鍵角色,這對於骨骼健康至關重要。CKD患者可能會出現磷濃度上升以及血鈣濃度降低的問題,這是因為腎臟無法有效地排洩磷和促進維生素D的激活。缺乏激活型維生素D導致鈣吸收減少,進而可能導致副甲狀腺過度工作,加劇了骨質疏鬆和其他骨骼病變的發生,例如纖維囊性骨病(renal osteodystrophy)。
除了這些主要的並發症之外,CKD患者還可能遇到以下問題:
- – 電解質失衡:鉀、鈉、鈣、磷的不正常水平可能會導致心臟節律異常、肌肉問題、神經系統症狀等。
- – 酸鹼失衡:腎臟受損可能導致酸鹼平衡缺陷,從而引起代謝性酸中毒。
- – 流體積聚:腎功能不全可能導致體內液體過剩,引起肺水腫和周邊水腫。
- – 心血管疾病:CKD增加患者心血管疾病的風險,包括冠狀動脈疾病、心力衰竭等。
- – 營養不良:由於飲食限制、胃腸道症狀和代謝改變,CKD患者可能面臨攝入不足和營養不良。
- – 神經系統問題:腎衰竭導致的代謝產物堆積可能影響神經系統功能,引起周邊神經病變或中樞神經系統異常。
- – 免疫系統功能降低:患有CKD的人更容易感染,因為其免疫系統功能可能會受到影響。
妥善處理這些並發症通常需要多學科團隊的合作,包括腎臟專家(腎病學醫生)、心臟病專家、營養師、內分泌學家等。治療策略可能包括藥物治療、飲食和生活方式調整、血液或腹膜透析,以及在某些情況下可能需要進行腎臟移植。
CKD患者不治療會怎麼樣? CKD會自己好嗎?
慢性腎臟病(Chronic Kidney Disease, CKD)是一種持續性的腎功能衰退狀況。CKD的進程通常分為五個階段,從輕度腎損傷(第1階段)到腎功能幾乎完全喪失(第5階段,亦稱為終末期腎病,ESRD)。
如果CKD患者不接受任何治療,其腎功能可能會繼續惡化,這將導致多種併發症,可能包括:
- 1. 代謝性酸中毒:腎臟無法排除體內的酸性物質會造成血液酸化。
- 2. 水和電解質失衡:例如,鉀、鈉、鈣和磷的水平可能會失去平衡,進而造成心臟問題、骨骼疾病等。
- 3. 高血壓:因為腎臟無法有效地調節血壓。
- 4. 貧血:因為腎臟產生的紅細胞生成素減少,進而影響紅血球的產生。
- 5. 腎性骨症:體內磷的積累及活性維生素D的缺乏導致鈣磷代謝異常。
- 6. 腎毒素的累積:腎臟無法有效地清除代謝廢物,這可能導致稱為尿毒症的症狀群。
- 7. 心血管疾病:CKD患者心血管疾病的風險增加,尤其是心臟病發作和中風。
有些因素會影響CKD的進展,包括高血壓、糖尿病、遺傳因素、吸菸、肥胖和其他慢性疾病的存在。通過控制血壓、血糖水平、健康飲食、保持適當體重以及戒菸等措施,可以減緩腎功能的衰退。
至於CKD能不能自己好,通常CKD是一個不可逆的進程,意味著一旦腎功能受損,雖然可能透過上述的治療與生活方式的改變減緩腎功能的衰退速度,但通常無法完全恢復正常腎功能。在CKD進展到終末期腎病時,患者將需要進行透析或腎臟移植來維持生命。
對於所有腎病患者而言,及早診斷和管理至關重要,以盡量延緩疾病進展並提高生活品質。如有疑問或發現任何腎病症狀,應立即尋求專業醫療幫助。
CKD會遺傳嗎?
慢性腎臟疾病(Chronic Kidney Disease, CKD)是指由於各種不同原因導致的腎臟功能逐漸衰竭的狀態。根據對CKD病因的了解,可以說CKD在某些情況下可能具有遺傳性。
首先,CKD的形成是多因素的,這包括腎臟的結構和功能異常,以及環境因素和生活方式的影響。一些CKD,如多囊腎病(Polycystic Kidney Disease, PKD),確實有明確的遺傳模式。PKD是一種顯性遺傳的疾病,由特定基因的突變導致,如PKD1和PKD2基因異常。患有PKD的父母有50%的機會將突變基因遺傳給他們的子女。
然而,對於大多數其他型態的CKD,遺傳的作用似乎是多基因和與環境因素相互作用的結果。例如,一些族群可能會由於遺傳傾向而有更高的某些CKD風險,但這並不意味著CKD直接由單一基因遺傳。高血壓和糖尿病是導致CKD的主要風險因素,而這兩種疾病都具有遺傳傾向。如果家族中有高血壓或糖尿病的歷史,可能會提高患CKD的風險。
除了特定遺傳疾病外,腎臟病可能和幾個遺傳標誌相關,這些標誌與腎臟的發育、代謝和疾病過程有關。基因組關聯研究(Genome-Wide Association Studies, GWAS)和家族聚集研究揭示了一些與CKD相關的基因位點。例如,APOL1基因的特定變體與非洲裔人群中某些種類的腎臟病風險增加有關,特別是與甘比亞睡眠病毒感染後的腎臟病相關。
總之,雖然有些種類的CKD具有明顯的遺傳模式,但大多數情況下,遺傳和環境因素的相互作用對CKD的發展有著較大影響。這意味著預防和控制風險因素是管理CKD的一個重要方面,特別是對於那些有家族史的個體來說。控制血壓和血糖,保持健康體重和均衡飲食,以及避免吸菸是降低這些個體發展CKD的風險的關鍵策略。
CKD患者如何在日常生活中維持良好的腎臟健康?
慢性腎疾病(Chronic Kidney Disease, CKD)患者在日常生活中維持良好的腎臟健康主要涉及以下幾個方面:
1. 均衡飲食:
- – 限制蛋白質攝入量:過多的蛋白質攝入會增加腎臟的負擔。根據患者的腎功能狀況,醫生可能會建議蛋白質攝入量的限制。
- – 鈉鹽攝取管理:減少食鹽攝取有助於降低血壓和減輕水腫,血壓控制對於延緩腎功能衰竭至關重要。
- – 高磷飲食控制:腎臟疾病患者常常伴隨磷代謝異常,要限制含磷高的食物,比如乳製品、堅果和可樂飲料等。
- – 高鉀飲食限制:隨著腎功能衰竭,鉀的排出會減少,攝取過多鉀可能導致心臟問題。應避免高鉀食物,如橙子、香蕉、番茄或土豆。
- – 碳水化合物攝入:必要時,特別是糖尿病患者需注意血糖控制。
2. 積極控制血壓和血糖:
- – 高血壓:嚴格控制血壓在目標範圍內,通常血壓控制於 130/80 mmHg 或醫生建議的水平。
- – 糖尿病:保持血糖在適當範圍,遵從醫生的治療方案,規律檢測血糖水平。
3. 體重與生活方式管理:
- – 健康體重:保持或達到健康體重,BMI需保持在18.5至24.9的範圍內。
- – 規律運動:定期進行適度運動,如步行、遊泳或騎自行車,以提高心血管健康,但需避免過重的體力活動。
- – 避免吸菸與限制飲酒:吸菸對腎臟具有直接的毒害作用,應當儘量戒菸;酒精會增加腎臟和肝臟的負擔,所以應該限制或避免飲用。
4. 定期檢查腎功能:
– 包括血肌酐(Serum Creatinine)、尿素氮(BUN)、電解質、尿蛋白定量等,以評估腎功能狀態。
5. 避免使用潛在腎毒性藥物與物質:
– 某些藥物如非甾體消炎藥(NSAIDs)、某些抗生素和造影劑可能對腎臟有害,應在醫生的指導下使用。
6. 積極處理合併症:
– 特別是心血管疾病、貧血和礦物質及骨骼代謝異常等,這些合併症可能會對腎功能造成影響。
由於CKD患者的狀況各異,需要個體化的管理計劃,必須在醫療專業人員的指導下制定適合自己的日常維護計劃。因此,與醫療團隊積極溝通,遵循其建議,對維持和提升腎臟健康至關重要。
患有第三階段CKD的人能夠活多久?
慢性腎臟病(Chronic Kidney Disease, CKD)是一種逐漸惡化的健康狀況,在這種狀態下,腎臟功能隨著時間進展而下降。CKD被分為五個階段,根據腎小球濾過率(Glomerular Filtration Rate, GFR)的降低程度,從輕微功能受損(第一階段)到末期腎病(第五階段,或稱為腎衰竭)。第三階段CKD的GFR範圍在30至59 ml/min/1.73 m²。
關於第三階段CKD患者的預後,這個問題有許多因素可以影響,包括年齡、性別、原發病因、共存疾病(如高血壓、糖尿病)、生活方式、以及他們是否積極地管理自己的病情。因此,很難給出一個確切的「可以活多久」的答案。
然而,根據不同的研究和臨床數據,第三階段CKD的患者如果沒有妥善管理或伴有重大的共病,他們可能會比普通人群有較高的死亡率。特別是心血管疾病在所有階段的CKD患者中是主要死因。
值得注意的是,許多第三階段CKD的患者可以通過適當的治療和生活方式的調整來穩定或減緩病情的進展。這通常包括高血壓的控制、血糖水平的管理、避免藥物造成的損傷、保持健康體重、戒菸、限鹽飲食、適量運動、以及可能的膳食調整。
一旦CKD進展到末期(第五階段),治療選項包括透析或腎臟移植。對於那些接受這些治療的患者,生存時間可以從幾年到十多年不等,並且受到諸多個體差異因素以及治療效果的影響。
總的來說,第三階段CKD的患者的預後可謂多樣,關鍵在於積極的病情管理和防止疾病進一步進展。關於特定個體的預後,最好諮詢專門從事腎臟病治療的健康專業人士,他們可以提供基於患者具體情況的個性化建議。
CKD一定是腎衰竭嗎?
慢性腎臟病(Chronic Kidney Disease, CKD)和腎衰竭是不同階段的腎臟疾病。CKD指的是腎功能隨時間逐漸下降的病狀,其進展過程可能經歷多年,並不一定會導致腎衰竭。腎衰竭通常指的是CKD最終階段(即第五期CKD,或稱為終末期腎臟病,End-Stage Renal Disease, ESRD),在這個階段,腎臟功能損傷到幾乎完全喪失,無法維持日常生理需求。
一般將CKD分為五個階段,根據腎絲球過濾率(Glomerular Filtration Rate, GFR)的降低程度:
- 1. 第一期CKD:GFR ≥ 90 mL/min/1.73 m²,腎功能正常或高,但有腎臟損傷的其他證據(例如蛋白尿或特定的尿液沉渣改變)。
- 2. 第二期CKD:GFR 60-89 mL/min/1.73 m²,腎功能輕微下降。
- 3. 第三期CKD:GFR 30-59 mL/min/1.73 m²,中度腎功能減退,經常分為3A(GFR 45-59 mL/min/1.73 m²)和3B(GFR 30-44 mL/min/1.73 m²)兩個子階段。
- 4. 第四期CKD:GFR 15-29 mL/min/1.73 m²,重度腎功能減退。
- 5. 第五期CKD:GFR <15 mL/min/1.73 m²或需要透析治療,這時候腎臟已進入終末期腎病狀態,通常需要進行腎移植或透析來維持生命。
在CKD初期,病情可能通過適當的管理和治療來控制其進展,包括控制高血壓、糖尿病,調整飲食及生活方式,以及使用藥物控制相關並發症。若未能進行有效管理,CKD則可能進展至更嚴重階段,最終可能導致ESRD。
因此,不是所有的CKD都會演進成腎衰竭。腎衰竭是CKD可能到達的最後階段,但許多患者透過及早介入和適當管理,可以延緩這個進程。
總結:
本文詳細回答了CKD患者能否飲用咖啡的問題,並提供了在患有第三期腎病的情況下可以飲用的其他飲料選擇。此外,還列出了對腎臟不好的飲料,並闡述了咖啡對腎臟的影響。我們進一步探討了CKD的階段、症狀和原因,並提供了預防慢性腎臟疾病的方法和需要關注的風險因素。同時,解釋了如何診斷CKD所需的標準以及CKD患者可能面臨的一些並發症。最後,澄清了CKD是否會遺傳,並提供了在日常生活中維持良好的腎臟健康的建議。此外,還回答了患有第三階段CKD的人可以預期多久的問題,並指出CKD不一定是腎衰竭的結果。本文的目的是提供讀者對CKD相關問題的全面了解,幫助他們更好地管理和預防慢性腎臟疾病。